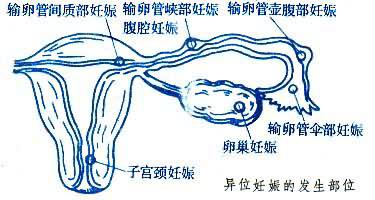
孕卵在子宮腔外著床發育的異常妊娠過程。俗稱宮外孕。包括輸卵管妊娠、間質部妊娠、卵巢妊娠、腹腔妊娠、宮頸妊娠、子宮殘角妊娠等(見圖)。異位妊娠是婦產科常見急腹癥之一。發病急,病情重,可危及生命。其中以輸卵管妊娠最常見,約占異位妊娠的95%。輸卵管妊娠中以壺腹部妊娠最多,其次為峽部妊娠,再次為傘部妊娠,間質部妊娠最少。
病因 輸卵管管腔或周圍的炎癥,輸卵管發育異常,輸卵管、子宮、卵巢的良性腫瘤的牽拉壓迫等因素,引起輸卵管腔粘連、狹窄、扭曲,通暢不佳,阻礙孕卵的正常運行,使之在輸卵管的某部位停留和著床。有時一側卵巢排卵後,卵子被攝入對側輸卵管,受精後移行時間過長,孕卵在此期間已發育,即在輸卵管內著床,引起輸卵管妊娠。
病理變化及結局,輸卵管管壁薄,又缺乏完整的蛻膜和粘膜下組織,孕卵著床後,絨毛侵蝕管壁肌層,破壞肌層微血管而引起出血。妊娠到達一定階段後,勢將導致下列結果:
①輸卵管妊娠流產。多發生於輸卵管壺腹部妊娠。當胚囊向管腔膨出時,由於其包膜組織脆弱,常在妊娠6~12周破裂出血,孕卵經輸卵管由傘端排入腹腔。若胚胎全部完整地剝離流入腹腔,便形成輸卵管完全流產,出血量一般較少。若胚囊的剝離不完全,部分排出,部分絨毛仍然附著於管壁,則為輸卵管不完全流產。此時滋養細胞可在相當時間內仍保持活力,並繼續侵蝕輸卵管組織,引起反復出血。大量血液流入腹腔時,可引起休克。輸卵管流產後的胚胎組織最後被吸收。
②輸卵管妊娠破裂。孕卵在輸卵管著床後,絨毛侵蝕肌層及漿膜,最後穿透管壁,形成輸卵管妊娠破裂。孕卵由裂口排出,大量血液流入腹腔,嚴重時可引起休克,輸卵管峽部妊娠多在妊娠6周前後發生破裂。輸卵管壺腹部妊娠破裂常發生在妊娠8~12周。在輸卵管間質部妊娠,由於此處管腔周圍有子宮肌層包繞,當胎兒發育到3~4個月時才發生破裂。因此處血管豐富,一旦破裂,能發生大量內出血,可危及生命。不論輸卵管妊娠流產或破裂,若發病後未能及時治療,孕卵已死亡,內出血逐漸停止,形成血腫包塊,經過一段時間後血腫機化變硬,與周圍組織粘連,稱為陳舊性宮外孕。
③繼發性腹腔妊娠。輸卵管妊娠流產或破裂後,胚胎或胎兒已從穿孔處或傘端排出,但仍與原來著床處保持血液供應聯系,以後胎盤組織漸漸從破損部位向外生長,附著在子宮、輸卵管、闊韌帶或周圍腸管以及盆腔腹膜等處,胚胎或胎兒繼續生長發育,形成繼發性腹腔妊娠。確診後應剖腹取出胎兒。胎盤種植於腸管或盆腔器官,剝離時將引起大量出血,應根據情況慎重處理。若胎兒死亡,日久幹屍化成為石胎。
臨床表現 輸卵管妊娠的臨床表現與病變的部位、有無輸卵管妊娠流產或破裂,以及腹腔內出血量的多少等因素有關。在輸卵管妊娠流產或破裂前,往往無典型癥狀。患者可有短期停經及輕微腹痛。若胚胎死亡,子宮蛻膜剝脫,可有不規則陰道出血。輸卵管妊娠流產或破裂後,由於腹腔內出血,患者突然感到下腹劇烈疼痛,隨著血液由下腹部流向全腹,疼痛可向全腹擴散。當病變部位反復出血時,腹痛可反復發作。由於腹腔內急性出血及劇烈腹痛,可出現暈厥與休克。檢查下腹有明顯壓痛及反跳痛,出血較多時叩診有移動性濁音。盆腔檢查發現,後穹窿飽滿,有觸痛,子宮頸有明顯的舉痛,子宮的一側可觸及腫塊,觸痛明顯。
診斷及鑒別診斷 應用敏感的方法測定血及尿中的絨毛促性腺激素、采用B型超聲顯象儀及腹腔鏡檢查,均有助於早期診斷未流產或破裂的異位妊娠。輸卵管妊娠流產或破裂後,根據典型的臨床表現多可作出正確診斷。必要時經陰道後穹窿或腹壁作腹腔穿刺,可抽出暗紅色不凝固血流。子宮內膜病理檢查僅見蛻膜未見絨毛,均有助於診斷。輸卵管妊娠應與宮內妊娠、流產、急性闌尾炎、黃體破裂、急性輸卵管炎、卵巢囊腫蒂扭轉等鑒別。
治療 以手術為主,一般在確診後即應該進行。疑為輸卵管間質部妊娠或子宮殘角妊娠者,更應及早手術。大量出血並發休克的患者,應在積極糾正休克的同時進行手術搶救。手術方法一般采用輸卵管切除術。對極需保留生育能力的婦女,可采用保存輸卵管的手術方法。