生物(主要是真菌、放線菌或細菌等微生物)在其代謝過程中所產生的具有殺滅或抑制他種生物(主要是微生物)作用的化學物質。抗生素除從微生物培養液提取外,有些已能人工合成或半合成。英語antibiotics一詞介紹在中國時原譯成“抗生素”,後因臨床上主要利用其抗菌作用,有人改譯為抗菌素。後來抗生素的作用已超出“抗菌”的範圍,例如許多抗腫瘤抗生素並無抗菌作用,所以又恢復抗生素的譯名。
簡史> 1929年A.弗萊明報告,用葡萄球菌進行研究時發現,葡萄球菌培養皿被青黴菌的孢子污染,在黴菌菌落周圍一圈無葡萄球菌生長。他將這種黴菌產生的能抑制細菌生長的物質命名為青黴素。1940年H.W.弗洛裡和E.B.錢恩等繼續弗萊明的工作,制成瞭可供臨床應用的青黴素。此後,抗生素的研究和生產迅速發展。鏈黴素(1944)、氯黴素(1947)、金黴素(1948)、土黴素(1950)、紅黴素(1952)、卡那黴素(1957)、慶大黴素(1964)等常用的重要抗生素相繼問世,在抗菌治療中發揮瞭極大作用。1959年巴徹勒等和1961年E.A.亞伯拉罕等分別分析出青黴素和頭孢菌素的母核(化學結構的主要部分),為半合成青黴素和頭孢菌素打下基礎,隨後出現一系列半合成的新青黴素和頭孢菌素,在耐酸、耐酶和抗菌譜等方面有很多優點。四環素、氯黴素、利福平、卡那黴素和大環內酯類等抗生素亦通過結構改造,制成一些具有較強作用或特異性能的半合成新品種。
分類 自1940年青黴素開始應用於醫療以來,發現和發明的抗生素已有幾千種,但常用於臨床的不超過百種,分為以下幾類:青黴素類抗生素、頭孢菌素類抗生素、氨基糖苷類抗生素、四環素類抗生素、氯黴素類抗生素、大環內酯類抗生素、其他抗菌抗生素(主要作用革蘭氏陽性菌的抗生素有林可黴素、新生黴素、萬古黴素、桿菌肽等。主要作用於革蘭氏陰性菌的抗生素有多粘菌素B、多粘菌素E、磷黴素、利福平等)、抗真菌抗生素(見抗真菌藥)、抗腫瘤抗生素(見抗腫瘤藥)、具有免疫抑制作用的抗生素(環孢黴素)等。
作用 抗生素具有不同程度的抗菌作用,如青黴素類、頭孢菌素類、鏈黴素、卡那黴素、慶大黴素、多粘菌素類等有殺菌作用,而四環素族、氯黴素、紅黴素等則僅有抑菌作用。抗菌作用的強弱因微生物種屬的不同而異,如青黴素類對革蘭氏陽性菌球、厭氣性梭菌、螺旋體等有較強的抗菌作用,對其他微生物則作用較弱或完全無作用,鏈黴素、卡那黴素、新黴素對革蘭氏陰性桿菌和結核桿菌有較強的抑制作用。每一種抗生素都有一定的抗菌范圍,稱為抗菌譜。隻作用於革蘭氏陽性或陰性細菌的抗生素稱為窄譜抗生素,如青黴素G和鏈黴素;對革蘭氏陽性和陰性都有作用的抗生素稱廣譜抗生素。有的廣譜抗生素對衣原體、肺炎菌質體、立克次氏體及某些原蟲也有抑制作用。半合成青黴素和頭孢菌素也有廣譜的抗菌作用。抗生素在某些急性傳染病過程中或患病初期治療效果較高,而對於慢性傳染病或病程後期療效降低。
作用機理 主要有四方面:①抑制細菌細胞壁的形成,使細菌因喪失細胞壁保護而死亡。這類抗生素有青黴素、頭孢菌素、萬古黴素、桿菌肽和環絲氨酸等。②影響胞漿膜通透性,使細菌屏障和運輸物質功能受到障礙。這類抗生素有多粘菌素 B、制黴菌素、曲古黴素和二性黴素等。③影響蛋白質合成,使細菌生長受到抑制。這類抗生素有氨基糖苷類、四環素、氯黴素和紅黴素等。④影響核酸代謝,使細菌生長分裂受到抑制。這類抗生素有灰黃黴素和利福平等。
不良反應 抗生素在治療細菌感染上雖療效較好,但也存在毒性反應、過敏反應、二重感染和細菌耐藥性等問題,切不可濫用,否則不僅造成浪費,而且影響病人健康,甚至危及生命(見藥物不良反應)。
臨床應用的基本原則 主要有以下幾方面:
嚴格掌握適應癥 每種抗生素各有其主要適應癥。臨床診斷、細菌學診斷和體外藥敏試驗可作為選藥的重要參考(見表)。
抗菌藥的臨床選用參考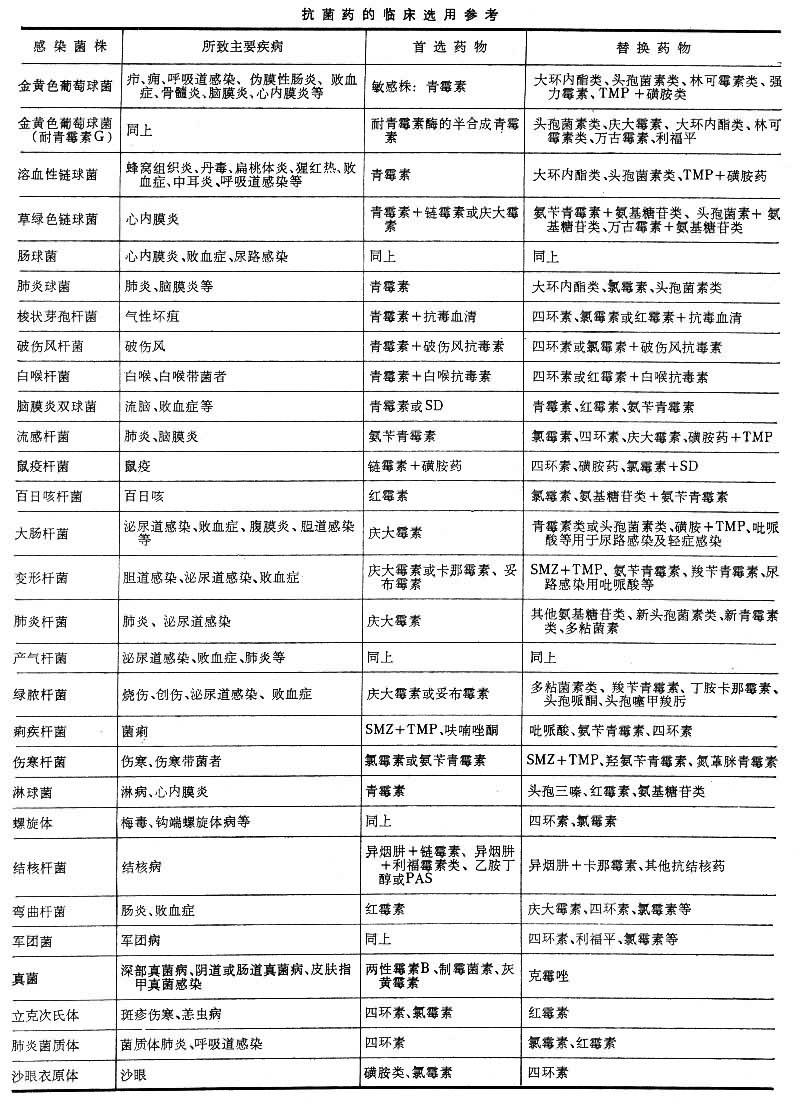
此外,還應根據病人全身情況、肝腎功能、感染部位、藥物的體內過程、不良反應以及藥物供應和藥價等全面考慮。
防止濫用 尤應註意以下四點:①抗生素對各種病毒感染無效,不宜應用。上呼吸道感染多是病毒性的,除有繼發感染者外,一般不用抗生素。②對發熱原因不明的病人,除病情嚴重同時懷疑為細菌感染存在外,不可輕易應用抗生素。否則可使臨床癥狀不典型和病原菌不易被檢出,以致延誤正確診斷和治療。③皮膚、粘膜等局部感染,除主要供局部應用的抗生素如新黴素、桿菌肽等以外,應盡量避免局部應用抗生素,特別是青黴素,因容易引起過敏反應及細菌耐藥性。④正確掌握聯合用藥的指征和方法。聯合用藥可發揮藥物的協同作用以提高療效;延遲或減少耐藥菌出現;對混合感染或不能作細菌學診斷的病例,聯合用藥可擴大抗菌范圍;聯合用藥可減少個別藥量,從而減少毒副反應。
聯合用藥的指征是:單一抗生素不能控制的嚴重感染如細菌性心內膜炎和敗血癥等;單一抗生素不能控制的混合感染如腹腔臟器穿孔所致的腹膜炎和創傷感染等;較長期用藥,細菌可能產生耐藥性者如結核、尿路感染等;病原菌未明的嚴重感染先行聯合用藥治療,以擴大抗菌范圍,在細菌診斷明確後,再調整用藥。
兩種抗菌藥聯合用藥所產生的結果,是根據藥物的作用性質決定的。抗菌藥的作用性質分成四類:第1類為繁殖期殺菌藥如青黴素和頭孢菌素;第2類為靜止殺菌藥如氨基糖苷類、多粘菌素;第3類為速效抑菌藥如四環素、氯黴素和大環內酯類抗生素;第4類為慢效抑菌藥如磺胺類。當第1和第2類、第2和第3類或第3和第4類聯合應用時,一般都產生相加或增強作用。而當第1和第3類聯合應用時,則會出現拮抗作用,應盡量避免。這是因為第3類藥物使細菌蛋白質合成迅速被抑制,細菌處於靜止狀態,致使繁殖期殺菌藥的幹擾細胞壁合成作用不能充分發揮,使抗菌效能降低。
考慮病人的機體狀況選藥 常見以下幾種情況:
① 肝、腎功能障礙。腎功能減退時,使用主要經腎臟排泄且對腎臟有毒的藥物宜減量或延長時間,以防藥物中毒。二性黴素 B、頭孢噻啶和氨基糖苷類等可使腎功能損害加劇,應避免使用。如必需使用時,應視腎功能損害程度調整劑量。對肝臟病患者或肝功能不良者,不宜應用在肝中濃度高或主要在肝臟內代謝、經肝臟系統排泄或對肝臟有損害的抗生素。如肝損害時氯黴素的血藥濃度顯著升高,半衰期延長,從而增加藥物對造血系統的毒性。慢性肝炎、肝硬變患者,林可黴素的半衰期延長,也應禁用或慎用。紅黴素、利福平、新黴素、四環素類等在肝功能不良時,也都易引起藥物在體內蓄積,血藥濃度升高,持效時間延長,從而引起不良反應,應用時需特別慎重。
② 妊娠或哺乳婦女。妊娠期選用抗生素,必須考慮母體和胎兒兩方面的影響。妊娠後期使用紅黴素酯化物和四環素應非常慎重,前者易發生膽汁淤積性黃疸,後者尤其靜脈註射大劑量後,可引起暴發性肝功能衰竭,病死率極高。氨基糖苷類和氯黴素等容易透過胎盤,影響胎兒,如氨基糖苷類可能引起嬰兒耳聾,應盡量避免使用。四環素引起胎兒骨骼生長障礙甚至畸形,妊娠期尤其妊娠後期應禁止使用。四環素和氯黴素等在乳汁中濃度較高。乳兒從母乳中攝入的四環素可引起牙齒黃染,攝入其他廣譜抗生素可引起腸道菌群失調。因此,目前主張在母親接受抗菌藥物治療期間暫停哺乳。
③ 新生兒和嬰幼兒。新生兒時期生理特點要求給藥時與成人有所區別。例如新生兒體內許多酶系不足或缺乏,以致抗生素的體內代謝過程發生重大的改變。常見的例子如氯黴素需通過肝臟葡萄糖醛酸轉移酶的作用與葡萄糖醛酸結合而滅活。新生兒期該酶不足,造成氯黴素遊離血濃度增高,加上腎臟排泄差,使血中結合的和遊離的氯黴素濃度明顯升高,有可能產生循環衰竭,此即所謂灰嬰綜合征。又例如新生兒腎功能發育不全。新生兒腎小球濾過率低,藥物排出少,血藥濃度高和半衰期延長,容易招致藥物蓄積中毒。新生兒應用過量的鏈黴素或卡那黴素可導致永久性耳聾;四環素可致患兒牙齒黃染、牙釉質和骨骼發育不良,因此,中國規定學齡前兒童、孕婦和哺乳婦女不用四環素。學齡前兒童使用氯黴素引起再生障礙性貧血發生率高於成人。
預防應用 抗生素的預防應用不是積極的預防措施。在內科范圍中,抗生素大多用以預防昏迷、休克、心力衰竭等患者的肺部並發癥;在外科領域內,抗生素普遍用於預防術後感染,這樣不僅不能獲得預期效果,反易招致耐藥菌的繼發感染,並可增加毒副作用。因此,預防用藥應嚴格控制適應癥。主要適應癥為:風濕熱患者采用青黴素G以消滅咽喉部溶血性鏈球菌;風濕性或先天性心臟病患者手術時應用,以防止亞急性細菌心內膜炎的發生;感染病灶切除時使用抗生素防止感染擴散;戰傷或外傷後應用青黴素 G或四環素可以防止氣性壞疽的發生;結腸手術前口服氨基糖苷類或難吸收的磺胺作為腸道準備;嚴重燒傷後及流腦流行時可用抗生素或磺胺預防感染等。
耐藥性問題 細菌耐藥性主要來源於三個方面:天然耐藥、獲得性耐藥和耐藥性的轉移。天然耐藥指自然界中細菌某些種、屬、株或一個株內的個別細菌對某些抗生素天然不敏感,例如綠膿桿菌對多種抗生素有天然耐藥性;金黃色葡萄球菌中本來隻有極少數菌株可產生青黴素酶,對青黴素G具有天然耐藥性,在臨床上廣泛使用青黴素G後,敏感菌株被清除,耐藥菌株得以保存並大量繁殖,所以醫院裡耐藥金葡菌非常普遍。這種現象稱為“治療選擇”。獲得性耐藥指敏感菌與藥物接觸後產生耐藥的變異菌株。耐藥性的轉移指耐藥菌將耐藥性直接轉移給敏感菌。
耐藥性形成的機制有三點:產生滅活酶、改變細菌漿膜通透性和改變細菌體內靶位結構。滅活酶有兩種,①水解酶,如β-內酰胺酶可水解青黴素或頭孢菌素;②鈍化酶,又稱合成酶,可催化某些基團結合到抗生素的OH基或NH2基上,使抗生素失活。多數對氨基糖苷類抗生素耐藥的革蘭氏陰性桿菌能產生這種酶。改變細菌胞漿膜通透性可使抗生素不易進入菌體。改變細菌體內靶位結構可使抗生素不易與之結合而發生抗菌作用。
參考書目
陳新謙、金有豫:《新編藥物學》,第12版,人民衛生出版社,北京,1990。